論文紹介LUCUBRATIONS
インタビュー ある町立病院の再生に向けて4年
満岡孝雄 大樹町立国民健康保険病院院長に聞く
病院55巻2号 1996年2月
満岡院長が平成3年10月に大樹町立国保病院の院長に就任してから4年になる。北海道大学医学部を卒業後、出身地の長崎に戻り、地元の長崎大学病院の内科医から「新しい地で新しい地域医療を」と転身した経緯と、大樹町立病院での医療の実践についてうかがった。(1995年7月31日、大樹町立国保病院にて)
満岡:昨年(1994年)初めて、長野県で開催された国保地域医療学会(国保直診協議会が主催する学会。直診珍療所、病院の各種職員および国保関係者が参加、年に1回開催されている)に参加しました。
大学病院時代には、医師のみが参加している医学会、例えば循環器学会や老年病学会などにしか参加しておりませんでした。ところが、この国保学会ではコメディカルや事務職など病院を支えているすべての職種が参加して、医学だけでなく病院の運営管理から看護、保健婦活動など医療・保健・福祉すべての領域にわたる問題について現場感覚で討論し、大変新鮮な印象を受け、刺激的でした。
実はこの学会に出席したもう一つの目的には、いずれ病院の改築あるいは新築を計画しなくてはならないこともあり、今から、良いといわれている病院をみておこうということがありました。そのために、長野県内で地域医療を積極的に実践されている厚生連佐久病院や諏訪中央病院などを見学しました。諏訪中央病院では鎌田實院長にもお会いし、現場の病院が抱えているいろいろな問題もうかがいました。そこで地域医療を進めるに当たって考えたことは、北海道と本州あるいは九州などとは、その地域性により方法が違ってくるのではないかということでした。
日本の医療は内地(北海道では本州、四国、九州などを内地と呼ぶ)中心ではないでしょうか。北海道は人口密度も低く、病院と診療所、診療所と診療所など医療機関間の距離も遠い。患者が医療機関にかかるにしても時間がかかります。九州と比較しても、人口が九州の半分で土地の広さが逆に2倍です。
そういう点で一つの病院の戦略を考える場合に、内地では一つの町だけでなく周辺の町村も巻き込んでゆけます。ところが、大樹町では端から端まで車で1時間かかります。そう考えると、内地での戦略を必ずしも即座に応用できないのではないかということです。
満岡院長は長崎県諌早市に生まれ高校まで諌早で育った。そして、北の大地を求めて北海道大学へ。ここで6年間の大学生活を送った。学生時代には心臓外科医を志望していたという。しかし、大学卒業と同時に長崎に戻り長崎大学第3内科に入局。橋場邦武教授のもとで循環器を専攻し18年間、その大半を大学病院に勤務した。
この間、3年ほどイギリス・アメリカなどに留学。ロンドン留学時代にイギリスのホスピスの視察にみえた日野原重明聖路加国際病院院長(現在)にお会いし、「日本で新しい医療をするには北海道しかないのではないか。北海道に新しいタイプの病院をつくりたい」と強調されていたことが心に残っているという。
大学病院時代には循環器、とりわけ不整脈の分野の最先端の診療と研究に従事していたが、機会があればいつか北海道にもどって地域医療に携わりたいという気持ちを常に持っていたという。
そして、43歳。今ならば新しいことを始めるにしても「まだ何かができるだろう」と考えたという。
北海道に戻られて4年ですが、なぜ、十勝だったのでしょうか。
満岡:ここに地域の看護研修会での講演のレジュメがあります(表1)。これによりこの3年間、どのようなことをしてきたかが、ある程度わかると思います。
| 1)はじめに | 3)地域医療とは |
| ・3年経って | ・大学医局からの離縁状/リストラのチャンス |
| ・大学病院から地域へ | ・町の医療は自分たちで考える |
| ・はじめての日曜日 | ・地域は変わっている/車社会 |
| ・「いつまでいらっしやいますか」 | ・何をやり何をお願いするか |
| ・「何をしでかしてきたのか」 | ・内科が基本 |
| ・「家族に相談してから入院します」 | ・院長個人の考え・技量が地域医療を左右する |
| ・民間ならつぶれている | ・一般医と専門医/小児科 |
| ・だれのための、何のための病院か | ・できることはきちんとやる |
| 2)人のぬくもりのある病院づくり | ・小病院-大病院の連携 |
| ・臭い/うるさい/不潔/不親切 | ・お互いに評価をしあっている |
| ・接遇教育/お大事に | ・人間ドックをはじめる/心臓ドックへ |
| ・ハエが飛んでいる/網戸 | ・骨粗鬆症への取り組み |
| ・箱の中のスリッパ | ・家庭血圧測定のすすめ |
| ・窓は天然の冷蔵庫/ボックス冷蔵庫設置 | ・禁煙キャンペーン |
| ・お風呂は毎日 | ・距離との戦い-北海道の地域医療の特殊性 |
| ・院内禁煙/喫煙コーナー/黄ばんだ壁 | ・老人病院指定の問題 |
| ・一等地の売店 | ・長期病院住まい |
| ・病院に看板がない/病院のマーク | ・病院は福祉の一部を担っている |
| ・経歴を掲げる | ・病院保健婦/訪問看護・診療 |
| ・化粧直し | ・訪問看護ステーションは? |
| ・食堂をつくる | 4)やさしさと誇りをもって |
| ・診察いすを替える/ピンクのブラインド | ・ 医療に辺地医療なんてない |
| ・町内で初めてのエレベータ | ・住民の健康は病院がまもる |
| ・救急は絶対に断らない | ・アメニティなんて言葉はない |
| ・週休2日制へ | ・意識をかえる/田舎にいい医者がいるはずはない |
| ・紹介ノート/紹介状を必ずそえて | ・自分たちがかかりたい病院に |
| ・テレビ出演「おーい、看護婦さん」 | ・当たり前のことを当たり前に |
| ・針刺し事故-リキャップ台 | |
| ・院内感染対策/マニュアル/二重パケツ |
北海道の医療の状況については全く白紙の状態でした。学生時代にお世話になった先生や友人たちもおりましたが、本当に私の医療を必要とする土地で医療をやっていこうと考えたのです。新しく出発するのなら、だれも知らない新しい土地で、自分の力だけでやってみようと考え、北海道地域医療振興財団にアプローチしました。
長崎大学時代に恩師の退官後、ポストを巡る争いに辟易し、将来も医局に残ってやっていこうという気持ちが失せてしまいました。それで、医局を離れることにしたのです。
財団では私の経歴をみて院長として紹介したいということでした。新しい医療を作り上げるには、小さな病院でもトップでなければ思い通りにゆかないだろう、と思っていましたので、院長として赴任することにしました。
財団に紹介された病院は3か所でしたが、後に述べるように、ここの病院が一番大変な状況にありましたし、始めるならどん底からのはうがよいと思い。ここに決めました。
赴任当時の病院はどのような状態だったのでしょうか。
満岡:この病院は開設以来40年あまり、大学の関連病院として医師が派遣されてきました。院長は内科と外科の医局から交代で出されていました。診療科は内科、外科、産婦人科、小児科の4科で、各科とも医師1名の体制でした。病床数は86床でした。
私が赴任する10年ほど前から、大学医局と町の関係がぎくしゃくしたものになっていたようです病院の赤字が主因だったようですが、私が赴任する一方で、ついには単年度で3億円の赤字という状況に至りました。
町のほうでは、病院運営について大学医局とも相談したようですが、結局は院長もやめ、大学からの医師派遣もしないということになってしまいました。
町としても、地域の医療が最悪の状態に至り、これ以上、我慢して大学に頭を下げることもないのではないか、ということで、大学医局から離れることになったようです。
ただ、その後の対応が大変だったようです。当時、内科、外科、小媚科の医師は大学医局からの派遣で、これはすべて引き上げられることになりました。産婦人科は大学医局と関係ない医師が勤務していましたが、この医師もやめることになりました。
医局による医師派遣の弊害がでた典型例だったということですね。
満岡:私は赴任に当たって、そのような状況に至った経緯を町の関係者に聞きました。さらに町としてはどのような医療を望んでいるのかも尋ねました。一方、医師を派遣していた大学医局に出向いて、医師の引き上げの状況を聞きました。
結局、大学医局と町とのコミュニケーションが不足していたのではないかと感じました。しかし、町と大学医局の関係は常に医局が完全に優位に立っています。医局は個々の地域の小さな病院の言い分を聞いて医師を派遣することは無理でしょう。
大学医局と手を結ぶことにより安定的に医師を確保できるという面はあります。しかし問題のある医師が来て、住民になじまず患者が離れていくという事態になった場合には、医師の人事権を医局に握られていると、全く動きが取れないということにもなりかねません。
院長に着任されて最初に手がけられたことは何でしょうか。診療科はどうされたのでしょうか。
満岡:先に述べましたように、診療科は内科、外科、産婦人科、小児科の4科でしたが、すべての医師がやめることになり、診療科をどうするかということで町と話し合いました。
自治体病院といえども経営的側面を無視しては病院は存立しません。
町の出生率は年々減少している状況で、産婦人科は常勤医では明らかに採算にのりません。お産は夜も呼出しがあり、助産婦も待機していなければなりません。それに産婦人科があることで新生児も扱わなければなりませんから、小児科をおくことになります。しかし、子どもの数が少なくなって、小児科の患者数も減っていました。
しかし、一方では内科の患者数は少なくはなく、医師1人でみるには無理がありました。そこで、不採算部門である産婦人科と小児科をやめ、内科を充実させることにしたのです。それに、病院というのは内科がしっかりしていなければ良い医療はできません。
やめる2つの診療科をどうするかということですが、大樹町から帯広市まで車で1時間の距離で、月に1、2回の通院であればそう負担にはならないかと考えました。小児の感冒、感染症、脱水などの急性疾患は内科でみるようにしました。問題がある場合には帯広の小児科医と相談して対処しています。産婦人科については、出産は帯広の病院にお願いしました。緊急の場合は救急車で帯広に送っています。婦人科の慢性疾患は2、3か月に1度専門医にみてもらい、その間の与薬はこの病院でしています。
この町の人口は約7,500人で65歳以上の高齢者が17%を超えています。一時は人口も1万2〜3千人ほどでしたが、鉄道の廃止や官庁の統合による出先機関の廃止、厳しい農業事情や後継者不足による離農者の増加などで過疎化が進んでいます。その中で動けないのが高齢者です。
多くの高齢者が慢性疾患を抱えており、毎日毎日のケアが大切ですから、それをきちんとみるような体制が地域の病院として必要だと考えました。
この病院の内科の 90% が循環器と消化器疾患です。救急も循環器と消化器、それに脳血管障害です。それと、高齢者の骨関節疾患、交通事故その他の外傷が多いので、これらへの対応も必要です。
それで、循環器、消化器をそれぞれ専門にする内科医と整形外科医を確保することにしたのです。私が循環器の専門ですので、消化器内科医と整形外科医をさがしました。
 | <大樹町国保病院の概況> 病床数87床(一般) 医師数3名(他に非常勤1名) 看護婦数27名 平成7年12月より新看護体系 その他職員数54名 |
医師はどのようにして確保されたのでしょうか。
満岡:医療関係の雑誌で公募し、また、財団にお願いしてさがしました。私が赴任して半年後に消化器内科医に、9か月後に整形外科医に来てもらいました。
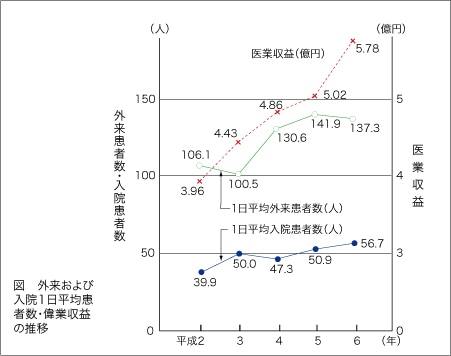
この病院の診療圏の人口は周辺の町を含めて約1万人ほどです。内科のほうは患者が順調に伸び、一日中忙しく診療している状況になりましたが、整形外科のほうは思ったように患者が増えず、外来は午前中で終わり、昼からはぼつぼつという程度で、手術もあまりなく、暇な状況でした。
そういう状況で内科医と整形外科医との仕事上でのアンバランスが目につくようになり、整形外科の医師は2年ほどでやめました。
この時点で、整形外科の常勤医をおくことを考え直し、整形外科的なケアもある程度できる消化器外科医を入れようと考えました。消化器の分野は内科と外科がオーバーラップしていて内科との連携も取りやすいという点もありますし、また、人間ドックを開始して消化器の検査数も多くなっていたこともありました。今年の3月から消化器外科医を採用し忙しく働いてもらっています。
整形外科は常勤を置くかわりに、週2回大学医局から来てもらい専門外来をやっています。
医師の雇用については、特定の大学医局と手を結んで常勤医師の派遣をお願いするということは避けようと考えました。本当に地域のための医療をやるには、医師の人事権は院長が持たなくてはなりません。ですから、常勤医はすべて全国公募です。
この一、二年、医師過剰時代の影響でしょうか、私たちのような小さな病院でも全国公募で医師が応募してきますし、病院に合った人を採用することができるようになってきています。
産婦人科や小児科を廃止し、帯広市、その他にある医療機関との連携は不可欠なものとなったと思いますが、そのための具体的な方策は?

満岡:まず、帯広の中核病院といい意味での横のつながりをつくるために、かなり努力をいたしました。
救急患者をどこに搬送するか。私の病院ではCTを導入していませんから、CTの撮影をどの病院にお願いするか、といったことなどです。
そこでまず、赴任して第一に自分の履歴書と研究業績を持参し、帯広市内の中核病院へ挨拶回りをしました。そこで感激したことは、私のような新参者を快く受け入れてくださり、親切に対応してもらえたことです。また、私が専門にしていた不整脈の話をする講演の機会も与えられました。これは本当に有り難いことでした。
患者さんを紹介する時には必ず手紙を書き添え、他方、「紹介ノート」にも記入し、返事がもどってこなかった場合には、次から患者さんを紹介しないことにしました。今では夜でも電話一本で患者さんを快く引き受けていただいております。この4年間で横のつながりが固まったと思っております。連携は日頃からのきちんとした努力によって可能になり、これが非常にうれしいことです。
町立病院ですから、院長が交代しても他の職員は残ったのでしょうが、職員の意識などは、この4年間に変化していますか。
満岡:私が赴任したころ、病院内の雰囲気はかなり疲弊していました。「ひょっとしたら、病院は潰れるのではないか」という危機感を多くの職員が持っていたようです。病院が存続するにしても、これから良い病院にするにはどうしたらよいかということがわからなかったようです。
そこで私は、良いと評価されている病院で普通に行われていることを、この病院にも導入しようと考えました。技術的にも精神的にもそのような病院でできていることを、「まず、きちんとやろう」と強調しました。
院内の掃除の仕方から患者さんに対する言葉遣い、接遇をはじめ勤務態度の細かいことまできちんとするように注意もしましたし、研修もしました。
最初は大変でしたが、「患者さんに喜ばれたらうれしいでしょう。きっと、患者さんに感謝される時が来るから」ということで、頑張っていこうと職員には話してきました。
今では、職員も自分たちがやっていることに自信を持ち、気持ちに張りを持って仕事をしています。
高齢社会での訪問看護や在宅医療などが大きな課題となっていますが、そういった活動は始められているのでしょうか
満岡:訪問診療は昨年の春から開始し、訪問看護をその半年前から始めました。
私は訪問看護を始めるときに、保健婦にやってもらうか、看護婦にやってもらうか迷いました。看護婦は個々の患者を対象にケアに携わりますが、保健婦は公衆衛生的な考え方を持っており、とらえ方が違うわけです。
私自身は看護婦としての知識と技術を持ち、なおかつ保健や福祉と連携がとれ保健婦的な見方ができる人がいいと思っていたのです。幸い、保健婦で、診療所での看護婦としての勤務経験が5年ほどあった人がいましたので、その人を病院で採用し、訪問看護を始めました。
訪問看護担当の保健婦は、午前中は外来で患者指導などを担当し、午後から訪問看護にでかけています。今のところ対象者は10人で、保健婦1人で間に合っています。患者宅の一軒一軒が遠く時間がかかり、次の訪問先に30分以上走ることもあります。私も訪問診療で午後から出かける時には3件くらいしか予定に入れません。
今、全国各地に訪問看護ステーションができていますが、大樹町は患者数が少なく、ステーションを設置しても採算にのらないと思います。北海道という地域性を考えると訪問看護ステーションを、採算ベースにのせるのは大変だと思います。
それに加えてまだまだ看護婦が不足しています。付添いをやめて新看護体系に移行しなければならいと思っても、看護婦は田舎までは来てくれません。マンパワーがあれば地域の医療ももっと前進すると思いますが、マンパワー不足はなかなか解決しません。
全国的な大きな課題として医療と保健、福祉の統合、一体化が問われていますが、この町ではどのように動いているのでしょうか。
満岡:一般論として医療者が保健や福祉と関係を持つことに不熱心なために、また、無理解のためになかなかうまくいかないのではないかといわれています。確かに、医師が熱心な地域ではうまくいっているようですが、ただ医師が熱心であっても、保健や福祉の側で、そのレベルにまで達していないとそれもなかなか難しいと思います。
私たち病院で働いている医療者は個々の患者の具体的問題はよくわかります。そしてその問題を解決するためには、こうして欲しいと保健や福祉に提案するのですが、なかなか前進しません。
例えば、一人暮らしの高齢者がいます。この人は入退院を繰り返しています。この人の問題は、病気ではなく、自分で食事をつくってきちんと食べないということなのです。食べないために、低栄養と脱水に陥り入院となるわけです。退院させると、同じことを繰り返して入院して来る。こういう例を解決するためには、食事の宅配サービスとか、頻回の家庭訪問とか、が必要になってくるわけです。保健や福祉は、今まで病院がそのような人たちを社会的入院として抱え込んでいたために問題認識がなく、急に在宅でケアするためのシステムを求められても戸惑うわけです。
高齢社会に対応するためには、最終的には保健・福祉・医療の垣根を取り払って、個々の問題に即応できるような体制をつくることが急務と思います。そのために保健・福祉・医療の関係者が一堂に会して、「高齢者サービス調整チーム」を昨年から月1回もっています。そして、どのような問題があるのか共通の認識を持とうと努力しています。また、機構改革を含む保健・福祉・医療の在り方を検討、推進する会が発足する予定です。
今の保健婦は行政マンとしてのデスクワークにあまりにも偏っているのではないでしょうか。やはり、家庭訪問を中心とする現場の業務にもっと力を注ぐべきだと思います。
ゴールドプランを推進していくためには、保健婦はもっと看護、介護の知識と技術を身につけ、家庭での具体的な患者指導ができるようになるべきではないかと思います。
大樹町の保健婦の活動は全道的にみると、先進的なことをやっているという評価は得ているわけですが、時代が動いているということです。
地域保健法により保健所の再編成や市町村での保健事業の移行が始まり、市町村が矢面に立たなければなりません。少しずつでも、これに対応できるような専門職としての変革が必要ではないでしょうか。
住民の反応はいかがでしょうか。患者さんの動きはどうですか。
満岡:最初は院長は一体どういう人間なのか、と見ていたようですが、徐々になじんでくれるようになってきました。
今、町の広報紙に「病院だより」をのせています。病気のこと、検査のこと、薬のこと、その時々の思いつきやエッセイなどです。病院が何をしようとしているのか、私自身が何を考えて病院を運営しているのか、といったことを住民の方に知って欲しいということです。それも、病院に来られる方だけでは意思の疎通がうまくいかない。むしろ、病院に来ない方にぜひ病院を知って欧しいという思いで書き続けています。
小さい病院は悪い病院だという発想をぜひ変えて欲しいという願いを持っています。これは住民や患者たけでなく、医師をはじめとした医療者にもある偏見かと思いますが。
住民の意識は少しずつ変わってさています。患者の7割が町内ですが、1時間以上もかけて遠方から来る患者さんも散見されるようになりました。
理学療法士が今年の春から入りました。2年越しの願いがかない、道内で私たちと同規模の町立病院に理学療法土が入ったのは最初のようです。リハビリテーション室の拡張も予定しています。徐々にですが変革が進んでいます。



